Красные сухие пятна на лице могут быть симптомом различных заболеваний, включая экзему, псориаз или дерматит. Эти проявления нередко сопровождаются зудом и дискомфортом, что делает их особенно неприятными. Важно не игнорировать такие симптомы и обратиться к дерматологу для точной диагностики и назначения соответствующего лечения.
Кроме того, причиной появления красных пятен могут быть аллергические реакции на косметические средства или раздражающие вещества. Поддержание увлажненности кожи и использование гипоаллергенных продуктов могут помочь в уменьшении симптомов. В некоторых случаях полезно вести дневник, отмечая, какие продукты или условия способствуют обострению проблемы.
- Красные сухие пятна на лице могут быть симптомом различных кожных заболеваний.
- Частые причины включают экзему, псориаз, аллергические реакции и дерматит.
- Важно обратиться к дерматологу для определения причины и назначения лечения.
- Уход за кожей должен включать использование увлажняющих средств и защиту от факторов, вызывающих раздражение.
- Правильное питание и соблюдение водного баланса также способствуют улучшению состояния кожи.
Красные пятна на коже: виды пятен, причины и что делать?
Данный ресурс предлагает справочную информацию только для ознакомительных целей. Процесс диагностики и терапии заболеваний следует проходить под руководством квалифицированного специалиста. Консультация с врачом обязательна!
Красные пятна на кожном покрове — довольно частое явление, которое может вызывать тревогу и неудобства. Они могут возникать внезапно и иметь различные причины. В этой статье мы обсудим основные факторы, приводящие к появлению красных пятен на коже, а также способы их лечения и предотвращения. Мы рассмотрим аллергические реакции, инфекции, стрессовые ситуации и наследственные причины, которые могут способствовать возникновению кожных проблем.
Давайте подробно рассмотрим эту тему и найдем эффективные методы борьбы с красными пятнами на коже.
Почему появляются красные пятна на лице?
Когда лицо покрылось красными пятнами, это нередко вызывает удивление и беспокойство. Иногда кожа не только краснеет, но и становится сухой, шелушится и покрывается маленькими воспалительными элементами. Такие симптомы могут появляться из-за системного заболевания, различных видов дерматита, реакции на принимаемое лекарство. Среди причин можно выделить розацеа — хроническое воспалительное кожное заболевание, которое ранее называли «розовыми угрями».
ВОЗМОЖНЫЕ ПРИМЕРЫ ЗАБОЛЕВАНИЙ
Системная красная волчанка (СКВ). Еще одно аутоиммунное заболевание, которое затрагивает несколько органов и систем организма: нервную систему, кожу и слизистые, опорно-двигательный аппарат, внутренние органы. Около 90% людей с СКВ имеют кожные проявления. Могут краснеть щеки и нос — по форме такие изменения напоминают крылья бабочки. В некоторых случаях появляется сыпь в виде красных круглых пятен, бляшек
Псориаз. Это считается аутоиммунным заболеванием, при котором иммунная система атакует собственные клетки организма. Основными симптомами псориаза являются красные бляшки, которые шелушатся и покрываются мелкими серебристыми чешуйками. Эти образования возникают на коже тела и конечностей, а также на области волосистой части головы.
Реакции на медикаменты. Исследования показывают, что около 400 различных препаратов, включая противовоспалительные и антимикробные средства, могут повысить чувствительность кожи к ультрафиолету. Если пациент принимает такой препарат и проводит много времени на солнце, у него может возникнуть реакция фоточувствительности, в результате чего кожа становится красной, отечной и болезненной на ощупь.

ДЕРМАТИТ
Красные пятна на коже также могут быть связаны с дерматитом. В зависимости от причины возникновения дерматит можно разделить на несколько типов:
— Себорейный дерматит. Кожное заболевание, при котором меняется состав и количество кожного сала, нарушаются барьерные функции кожи. Поражаются участки тела, богатые сальными железами: кожа волосистой части головы, лица, верхней части туловища. Они могут шелушиться, сопровождаться умеренным зудом и чесаться. Еще при этом заболевании появляются высыпания в виде красных пятен, которые покрываются маленькими желтоватыми чешуйками.
— Атопический дерматит. Это хроническое аллергическое воспаление кожи, обусловленное генетической предрасположенностью, нарушениями в нервной и эндокринной системах, а также ослаблением барьерной функции кожи. Чаще всего заболевание начинается в младенческом или раннем детском возрасте, но встречается и у взрослых. При атопическом дерматите на коже конечностей, лица, шеи и груди появляются красные пятна, сопровождающиеся интенсивным зудом. Пораженные участки кожи становятся сухими, с заметным шелушением и проявлением кожного рисунка.
— Контактный дерматит. Химикаты, содержащиеся в косметических или моющих средствах, а также механическое воздействие и крайние температуры могут раздражать кожу или вызывать аллергические реакции. Пораженный участок при контактном дерматите может шелушиться, краснеть, и на нем могут образовываться различные высыпания, сопровождающиеся зудом.
ПРИЧИНЫ И СИМПТОМЫ: ПОЧЕМУ КРАСНЕЕТ ЛИЦО ПРИ РОЗАЦЕА?

Розацеа. Это распространенное хроническое воспалительное заболевание кожи, чаще всего наблюдаемое у взрослых людей обоих полов (в основном у женщин) в возрасте от 30 до 50 лет. Основное поражение приходится на лицо, но также могут затрагиваться шея и область декольте. Согласно статистике, распространенность розацеа в Европе и США варьируется от 1 до 20%. В России, по данным эпидемиологических исследований, этот процент достигает 5%. Исследователи выделяют несколько факторов, способствующих развитию этой патологии:
— Генетический фактор. Исследования показали, что люди с розацеа имеют определенные профили генов, которые отличаются от людей со здоровой кожей.
— Фенотипические факторы (триггеры). Некоторые экологические условия оказывают влияние на организм и способствуют проявлениям розацеа. Триггеры могут варьироваться: на одни факторы пациент реагирует сильнее, чем на другие.
— К сосудистым нарушениям, микробным инфекциям (в частности, к клещам рода Демодекс, которые ухудшают воспалительные процессы при розацеа), дисфункциям пищеварительной системы, иммунным нарушениям, психовегетативным расстройствам и факторам окружающей среды также относят влияние на развитие этой болезни.
СИМПТОМЫ
Розацеа в основном затрагивает центральные участки лица: лоб, нос, щеки и подбородок. Основные симптомы розацеа включают:
— Эритема — интенсивное покраснение кожи, которое сначала возникает время от времени, а затем может наблюдаться постоянно;
— «Приливы», то есть эпизоды внезапного покраснения, связанные с притоком крови к лицу;
— Телеангиэктазии, где мелкие кровеносные сосуды расширяются и становятся видимыми;
— Папулы — воспалительные узелки красного цвета, которые имеют коническую или полушаровидную форму и размеры до 2–4 мм;
— Пустулы — воспалительные элементы в виде красных бугорков, которые содержат гнойное содержимое.
Также при розацеа могут быть вторичные признаки, которые чаще всего сочетаются с основными:
— Жжение и болезненность в пораженных областях, которые могут сопровождаться шелушением;
— Красные бляшки, образующиеся при объединении папул;
— сухая кожа центральной части лица;
— Устойчивый отек в зоне покраснения;
— поражение глаз: жжение, зуд, воспаление век;
— Неровная и бугристая поверхность кожи, чаще всего на носу.
ДИАГНОСТИКА
Если вы заметили, что кожа стала сухой, часто краснеет под действием каких-либо провоцирующих факторов, перечисленных выше, на ней появляются высыпания, шелушение, ощущается жжение, болезненность — это повод обратиться к специалисту — врачу-дерматологу. Врач задаст необходимые вопросы и по заболеванию проведет клинический осмотр, чтобы определиться с диагнозом. В некоторых случаях проводятся инструментальные и лабораторные тесты, чтобы подтвердить диагноз.
При розацеа необходимо проводить дифференциальную диагностику с кожными проявлениями различных заболеваний, таких как системная красная волчанка, себорейный дерматит, контактный дерматит и другие.

ЛЕЧЕНИЕ
Для уменьшения сухости и шелушения врачи назначают лекарственные средства и советуют использовать специализированные дерматологические продукты для ухода за кожей.
Розацеа является хроническим заболеванием с периодическими обострениями и ремиссиями (уменьшением симптомов до «чистой кожи»). Полностью избавиться от розацеа невозможно, но контроль над состоянием позволяет снизить частоту обострений и степень выраженности симптомов, а также продлить времена ремиссий. Для достижения этой цели можно предпринять несколько шагов:
исключить или уменьшить влияние триггеров, которые провоцируют появление красных пятен, маленьких воспалительных элементов и шелушение;
использовать специализированные косметические средства для очищения, увлажнения и защиты чувствительной кожи от солнца; соблюдать назначенное лечение с учетом клинической картины, подобранное специалистом.
Чтобы узнать о розацеа и способах ее лечения больше, а заодно пройти тест, который поможет понять, когда нужна консультация врача-дерматолога, — листайте дальше, чтобы попасть на сайт. Там также можно найти врача-специалиста, который проведет необходимую консультацию, более подробно расскажет про заболевание розацеа и подберет нужное лечение.
RU-NBD-2400002Список литературы
1. Mathis V, Kenny PJ. Neuroscience: Brain Mechanisms of Blushing. Curr Biol. 2018 Jul 23;28(14):R791-R792. doi: 10.1016/j.cub.2018.06.047. PMID: 30040940.
2. Cutlip Ii WD, Leary MR. Anatomic and physiological bases of social blushing: speculations from neurology and psychology. Behav Neurol. 1993;6(4):181-5. doi: 10.3233/BEN-1993-6402.
3. Аравийская Е. Р., Самцов А. В. Акне и розацеа – М.: ООО «ФАРМТЕК», 2021. – 400 с.
4. Drucker AM, Rosen CF. Drug-induced photosensitivity: culprit drugs, management and prevention. Drug Saf. 2011 Oct 1;34(10):821-37. doi: 10.2165/11592780-000000000-00000.
5. Nair PA, Badri T. Psoriasis. [Updated 2023 Apr 3]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK448194/
6. Ameer MA, Chaudhry H, Mushtaq J, Khan OS, Babar M, Hashim T, Zeb S, Tariq MA, Patlolla SR, Ali J, Hashim SN, Hashim S. An Overview of Systemic Lupus Erythematosus (SLE) Pathogenesis, Classification, and Management. Cureus. 2022 Oct 15;14(10):e30330. doi: 10.7759/cureus.30330.
7. Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов, 2020 г. https://www.rodv.ru/klinicheskie-rekomendacii/
8. Litchman G, Nair PA, Atwater AR, et al. Contact Dermatitis. [Updated 2023 Sep 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK459230/
9. Frazier W, Bhardwaj N. Atopic Dermatitis: Diagnosis and Treatment. Am Fam Physician. 2020 May 15;101(10):590-598.
10. Reinholz M, Tietze JK, Kilian K, Schaller M, Schöfer H, Lehmann P, Zierhut M, Klövekorn W, Ruzicka T, Schauber J. Rosacea — S1 guideline. J Dtsch Dermatol Ges. 2013 Aug;11(8):768-80; 768-79. English, German. doi: 10.1111/ddg.12101.
11. Круглова Л. С., Стенько А. Г. и соавт. Акне и розацеа. Клинические проявления, диагностика и лечение под ред. Л. С. Кругловой.
ГЭОТАР-Медиа, 2022.
12. Исследование триггеров розацеа [Электронный ресурс]: National Rosacea Society https://www.rosacea.org/patients/rosacea-triggers/rosacea-triggers-survey
13. Ruocco E, Baroni A, Donnarumma G, Ruocco V. диагностики procedures in dermatology. Clin Dermatol. 2011 Sep-Oct;29(5):548-56. doi: 10.1016/j.clindermatol.2010.09.023.
14. Kang CN, Shah M, Tan J. Rosacea: An Update in Diagnosis, Classification and Management. Skin Therapy Lett. 2021 Jul;26(4):1-8.
Красные сухие пятна на лице могут быть симптомом различных dermatологических заболеваний. Чаще всего такие проявления наблюдаются при экземе, псориазе или аллергическом дерматите. Важно отметить, что не всегда причина кроется в коже — иногда это может быть реакцией организма на стресс или изменения в окружающей среде, такие как холодный ветер или высокая солнечная активность.
При возникновении красных сухих пятен, в первую очередь, стоит обратить внимание на свой уход за кожей. Использование агрессивных очищающих средств и отсутствие увлажнения могут способствовать появлению таких симптомов. Рекомендуется использовать мягкие очищающие гели и регулярно наносить увлажняющие кремы, содержащие компоненты, успокаивающие воспаление, такие как алоэ вера или экстракты ромашки.
Если же самостоятельные меры не приносят облегчения, крайне важно обратиться к специалисту — дерматологу. Профессиональная диагностика позволит выяснить истинную причину возникновения пятен и подобрать грамотное лечение. Это может включать как медицинские препараты, так и специализированные косметические средства, направленные на восстановление барьерной функции кожи и уменьшение воспалительных процессов.
Причины покраснения и шелушения
- существенный стресс;
- розацеа, то есть быстрое расширение сосудов;
- избыточное пребывание на солнце;
- аллергические реакции;
- курение, способствующее спазму сосудов;
- злополучный алкоголизм;
- повреждение тройничного нерва;
- неподходящие косметические средства;
- травмы сосудов.

Симптомы розацеа
К основным признакам заболевания относятся:
- гиперемия кожи на лице, т.е. избыточный прилив крови к сосудам, причиняющий чувство тепла и покраснение лица. Люди, которые легко краснели в детстве и юности, позже оказываются более подверженными розацеа. Эпизоды покраснения могут длиться до пяти минут и иногда охватывают шею и грудь;
- постоянное покраснение, которое приводит к образованию красных пятен на лице. Эти пятна чаще всего располагаются на щеках, носу и подбородке, а В области шеи и груди. Кожа в области пятен может быть сухой и шелушиться;
- ощущение жжения или покалывания в зоне покраснения;
- папулы (воспаленные, розовые бугорки над поверхностью кожи, которые в народе считаются прыщами) и пустулы (кожные элементы, заполненные гнём) на пораженных участках, которые могут быть инфицированы;
- телеангиэктазии — патологически расширенные капилляры, проявляющиеся на коже и считающиеся одним из признаков розацеа, часто используемым для диагностики диабета;
- утолщение и бугристость кожи. Ухудшение состояния может вызвать деформацию лица, особенно носа. Кожа на нё может опухнуть и стать выпуклой (это состояние называется ринофима). Эта форма встречается редко и чаще присуща мужчинам, чем женщинам. В отдельных случаях деформация может затрагивать и другие части лица — подбородок, щеки или лоб;
- К ощущениям, связанным с воздействием песка, относятся резь в глазах, покраснение, усиленное слезотечение и повышенная чувствительность к яркому свету. Эти симптомы могут проявляться раньше, чем изменения на коже лица.
В развитии заболевания можно выделить несколько стадий, каждую из которых можно охарактеризовать как тип, обладающий своим комплексом симптомов.
Первая стадия (эритематозно-телеангиэктатический тип)
Во время этой фазы пациенты обычно испытывают длительную гиперемию. Эпизоды покраснения могут длиться более 10 минут, что отличает состояния от прилива крови к щекам, характерном для обычного смущения. Более интенсивное покраснение обычно наблюдается в центре лица, но оно может затрагивать и уши, шею или верхнюю часть груди. На пораженных участкам может ощущаться жар и покалывание.
Вторая стадия (папуло-пустулезная розацеа)
Этот подтип также известен под названием классической или папулезной розацеа. Признаками являются постоянное покраснение, а также наличие папул и пустул на пораженных участках. У некоторых пациентов могут наблюдаться телеангиэктазии, которые не всегда заметны из-за покраснения кожи в этой области. Кроме того, изменение состава кожного сала, выделяемого сальными железами, ведет к снижению защитных свойств кожи.
3-я стадия (фиматозная розацеа)
Для этого подтипа характерны выраженное утолщение и изъязвление кожи, а также образование узелков и гранулем на пораженных областях. Можно наблюдать деформацию носа. Такие изменения (ринофимы) могут быть различных видов, включая железистые, фиброзные, фиброангиоматозные и актинические, что определяется при исследовании ринофимы под увеличением.
Глазная розацеа
Розацеа может также затрагивать глаза, вызывая конъюнктивит, слезотечение, покраснение, восприятие света с высоким дискомфортом и отечность век. При отсутствии лечения глазная форма розацеа может привести к повреждению склеры, радужки или роговицы и даже к слепоте.
Методы диагностики розацеа
Диагностика розацеа, как правило, основывается на истории заболевания и осмотре кожи. В случае необходимости производится дифференциальная диагностика с другими состояниями, которые могут вызывать схожие симптомы, такими как акне, экзема или псориаз. В редких случаях может быть проведена биопсия (взяние образца тканей из пораженной области для анализа в лаборатории).
История триггерных факторов и симптомов
На приеме врач изучает историю появления симптомов. Выясняется, наблюдаются ли эпизоды обострения и затихания симптомов, а также существует ли связь с триггерами. Уточняется наличие розацеа у членов семьи.
Осмотр пораженных участков
Зона, подверженная поражению, тщательно обследуется.
Биопсия
Биопсия позволяет обнаружить микроскопических клещей Demodex folliculorum, и другие кожные инфекции.
Для точного диагноза рекомендуется записаться на консультацию к специалистам сети «Семейный доктор».
Патологические причины
Наиболее частые – кожные заболевания и аллергические реакции. Во втором случае для улучшения состояния необходимо убрать аллерген и самочувствие достаточно быстро улучшается. При болезнях нужно лечить не последствие, а источник.
Псориаз
Диагноз ставится при наличии розовых сухих пятен на теле и голове, которые выступают над поверхностью кожи. Псориатические папулы шелушатся, вызывая зуд; при этом пораженные участки постепенно увеличиваются и сливаются.
Экзема
Белесые участки могут появляться на стопах и ладонях. В начале наблюдается сухость и стянутость, переходящие в шелушение, вызывающее желание почесать пораженное место. Локализация может быть на щеках, лбу, шее, руках, ногах и в пространстве между пальцами.

Атопический дерматит
Если тело, лицо покрылось красными пятнами и шелушится, при этом зуд носит навязчивый характер, то, скорее всего, нарушена барьерная функция. Склонность к нарушению генетическая, триггером служит аллергия. Воспалительное заболевание эпидермиса относится к хроническим, не лечится, возможно только поддержание длительной ремиссии.
Лишай
Бляшки имеют четкие границы. Патогены могут быть грибами, вирусами или аллергенами. Существует несколько видов патологии, поражающей как открытую кожу, так и волосистую часть головы. Стригущий лишай заразен, передается от носителей или домашних животных, тогда как красный плоский лишай безопасен для окружающих и является аутоиммунным заболеванием.
Вирусные инфекции
При них тоже могут возникать сухие пятнышки на лице и других частях тела. В первую очередь причиной становится ветрянка. В норме ей болеют только раз в жизни, но в отдельных случаях возможны повторные эпизоды. Заболевание характеризуется обильными высыпаниями, в том числе и на слизистой, высокой температурой, зудом, вызывающим беспокойство и раздражение.
Корь и краснуха чаще всего выявляются у детей и проходят в течение 10-15 дней. Врач диагностирует по характеру сыпи и сопутствующим симптомам.
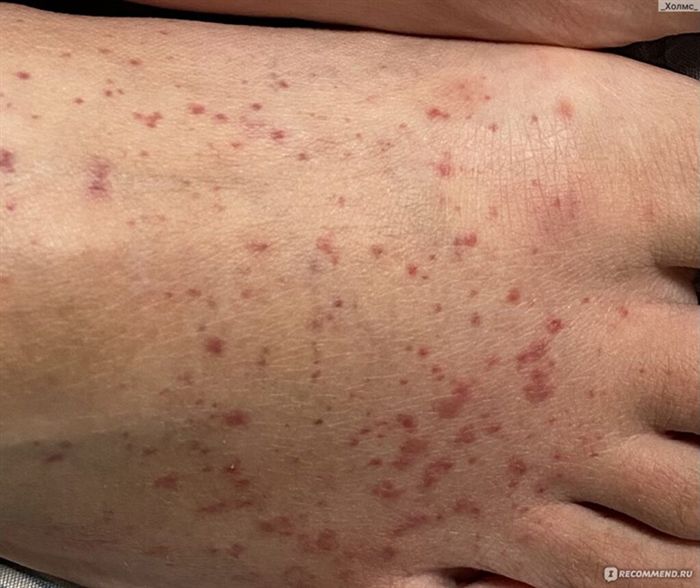
Синдром мальабсорбции
Причиной патологии становится сбой в процессе усвоения витаминов и необходимых микроэлементов в тонком кишечнике. Если на щеках появились сухие пятна и шелушение без видимых причин, следует проверить работу пищеварительной системы. Очень похожие симптомы могут быть у заболеваний печени, и так как на ранних стадиях расстройства могут отсутствовать выраженные симптомы, тщательное внимание к своему внешнему виду и быстрая реакция на появление бляшек способствуют диагностике болезни на ранних этапах.
Розацеа
Причина до сих пор не определена, распознать расстройство можно по россыпи красных узелков. Локализация: щеки, веки, нос. В запущенной форме дает осложнения, например, деформацию черт лица. В зоне покраснения утолщается кожа, возникает ощущение стянутости, зуд, слезоточивость, отечность, может появиться конъюнктивит.
Гемангиома
Узел ярко-красного цвета, выступающий над поверхностью, белеет при нажатии. Обычно он появляется в первые месяцы жизни и чаще всего бывает одиночным, несколько таких образований встречается крайне редко.

Аллергические реакции
Так называется атипичный ответ иммунной системы на различные раздражители. В списке триггеров:
- пыльца растений;
- продукты питания;
- лекарственные препараты;
- шерсть домашних животных;
- бытовая химия;
- пыль.
Данное заболевание не поддается лечению. Можно лишь избегать контакта с аллергенами и поддерживать нормальный уровень иммунной защиты. Лечение носит симптоматический характер.
Лекарственная токсикодермия
Отек кожи, высыпания и пятна могут указывать на патологическую реакцию на определенные препараты. Признаки проявляются почти сразу после контакта с аллергеном.
Травмы кожного покрова
Солнечный или термический ожог является наиболее частой причиной. На начальной стадии возникает покраснение и ощущение жжения. Затем появляется шелушение, а в тяжелых случаях – пузыри, заполненные жидкостью.
Раны после рубцевания оставляют заметный след в виде полосы, иногда выступающей над основной площадью или вдавленной. Самый опасный – келоидный рубец. Он жесткий, белесый, может увеличиваться в размерах.

Злокачественные новообразования
Если на щеке, лбу или другом участке кожи возникло сухое пятно, которое шелушится и постепенно увеличивается в размерах, откладывать визит к врачу не стоит. Существует несколько типов опасных бляшек.
- Меланома. Имеет неровные границы, окраска может быть красной или коричневой, внутри видны более темные участки. Это онкологическое заболевание быстро прогрессирует и требует хирургического вмешательства.
- Базалиома. Выглядит как долго незаживающая ранка, ее рост происходит медленно, и прогноз лечения благоприятный.
- Плоскоклеточная карцинома. Может легко кровоточить, внешний вид зависит от стадии, в большинстве случаев узел приподнят над уровнем кожи.
Диагностика бляшек и пятен на коже
Основной метод диагностики – визуальный осмотр, во время которого фиксируются размеры и форма пораженного участка на момент обращения пациента. Кроме того, учитываются жалобы и обстоятельства появления высыпаний. Проводятся дополнительные исследования.

Лабораторные методы
Специфичных тестов для многих патологий еще не разработано. Используется биопсия – забор кусочка эпидермиса и соскоб – аккуратное снятие части клеток с поверхности бляшки. Для выявления вирусов проводится общий клинический анализ и проба на антитела, для этого сдается кровь и моча. Если есть подозрение на онкологию, то используются микроскопические и иммуногистохимические методики.
Инструментальные
Если на коже лица возникли сухие шелушащиеся участки, и причина не обнаружена при визуальном осмотре, врач может назначить дерматоскопию. В этом нет необходимости записываться заранее; процедура несложна, и доктор проведет осмотр на повторной консультации. Рекомендуется в день визита не использовать средства для ухода и косметику, чтобы не исказить клиническую картину.

Как отличить экзему от других состояний?
Экземой или «атопическим дерматитом», называют красные, сухие пятна на коже лица или тела, которые имеют грубую поверхность и нередко еще и зудят.
При наличии предрасположенности первые признаки экземы обычно проявляются в возрасте 2-3 месяцев.
Если высыпания появляются в первые 2-3 недели, выглядят как пузырьки с белыми головками или покраснения, это обычно называют трехнедельной сыпью – своеобразным «гормональным кризисом», когда эстрогены матери постепенно покидают организм ребенка, а кожа проходит процесс адаптации.
В области носа, лба и щек могут появляться мелкие белые прыщики – милии (или милиумы), это закупоренные сальные железы, которые возникают в возрасте 1-2 месяцев. Они тоже не требуют беспокойства, проходят самостоятельно, по мере того, как настраивается работа кожи.
Потница может проявляться на лице и теле, представлена в виде мелких водянистых пузырьков на лбу, переносице или в области глаз. Это связано с закупоркой и воспалением потовых желез, если малыша сильно укутать. Состояние проходит при соблюдении гигиенических норм, регулярных купаниях и выборе одежды по погоде.
Если же мы говорим об истинных экзематозных высыпаниях, они обычно начинаются с розовых шелушащихся пятен в области щек и подбородка. В более старшем возрасте, когда дети начинают ползать, сыпь появляется на внешней части рук и ног и имеет вид сухих и зудящих участков кожи. По ощущениям они похожи на мелкую наждачную бумагу.
Цинокап ®
Современным и удобным в использовании является дерматопротекторный крем Цинокап.
Содержащийся в его составе пиритион цинка обладает:
- обладает антибактериальными свойствами;
- действует против грибков;
- имеет противовоспалительное действие;
- снимает зуд;
- защищает кожу от вторичной инфекции.
Состав, содержащий D-пантенол и специальная основа крема, способствуют восстановлению кожных покровов, стимулируют регенерацию (устраняя шелушение и стянутость) и ускоряют заживление расчесов и трещин.
- Н. В. Кунгуров, М. В. Кохан, Ю. В. Кенигсфест. Клиническая эффективность и безопасность наружной терапии атопического дерматита // Медицинский совет. — № 1 — 2013. — С. 18-22.

крем Цинокап ® 0,2 % — 25 и 50 г;

аэрозоль Цинокап ® 0,2 % — 58 г
РУ: ЛСР-010496/08, ЛСР-010497/08. Производитель: ОАО «Фармстандарт-Лексредства»
Данный раздел предназначен
только для медицинских
и фармацевтических работников
Нажмите «Войти», если вы являетесь медицинским
или фармацевтическим работником
Вопросы по теме
Что могут означать красные сухие пятна на лице и как с ними справиться?
Красные сухие пятна на лице могут свидетельствовать о различных кожных заболеваниях, аллергических реакциях или даже о пищевой непереносимости. Наиболее распространенные причины включают экзему, псориаз, дерматит или аллергические реакции на косметику. Для борьбы с этими неприятностями важно обратиться к дерматологу для диагностики. В зависимости от диагноза, врач может рекомендовать увлажняющие кремы, антигистаминные препараты или даже кортикостероиды для уменьшения воспаления.
Можно ли предотвратить появление красных сухих пятен на лице в будущем?
Да, существуют методы профилактики, направленные на снижение риска появления красных сухих пятен на лице. Во-первых, следует уделять особое внимание уходу за кожей: использовать гипоаллергенные и увлажняющие средства, избегать использования агрессивных очищающих средств. Также важно защитить кожу от неблагоприятных погодных условий, носить солнцезащитный крем и избегать длительного пребывания на холоде. Наконец, стоит контролировать свое питание и исключить из рациона потенциальные аллергены, такие как глютен или молочные продукты, если они вызывают у вас негативные реакции.
Какой образ жизни может ухудшить состояние кожи, вызывая красные сухие пятна?
Образ жизни играет значительную роль в состоянии кожи. Неправильное питание, богатое сахарами и трансжирами, может способствовать воспалительным процессам, приводящим к покраснению и сухости кожи. Недостаток сна и стресс также негативно сказываются на ее состоянии, ослабляя защитный барьер кожи. Профессиональные стрессы или постоянное нахождение в загрязненной окружающей среде, например, в мегаполисах, могут значительно ухудшить ситуацию, провоцируя обострения. Поэтому важно поддерживать режим отдыха, правильно питаться и беречь свою кожу от негативных факторов.







